Tất cả chuyên mục

Lồng ruột không phải là triệu chứng hiếm gặp mà xuất hiện khá nhiều, nhất là đối với trẻ em. Phóng viên Trung tâm truyền thông Quảng Ninh đã trao đổi cùng bác sĩ Dương Văn Linh, Trưởng Khoa Khám bệnh - Cấp cứu lưu, Bệnh viện Sản Nhi tỉnh để tư vấn về bệnh này.
 |
| Kiểm tra sức khoẻ cho trẻ đang điều trị tại Bệnh viện Sản nhi tỉnh. |
- Xin bác sĩ cho biết nguyên nhân khiến trẻ bị lồng ruột?
+ Lồng ruột ở trẻ em là một bệnh lý nghiêm trọng liên quan đến đường ruột, bao gồm ruột non và ruột già, trong đó, một đoạn ruột phía trên di chuyển và chui vào lòng đoạn ruột phía dưới (hay ngược lại) làm tắc nghẽn sự lưu thông của ruột. Khi đoạn ruột chui vào, các mạch máu cũng bị cuốn vào theo, khiến cho các mạch máu này bị thắt nghẹt, gây tổn thương đoạn ruột bên dưới và chảy máu.
Lồng ruột ở trẻ nhỏ do nguyên nhân thực thể và nguyên nhân tự phát. Nguyên nhân thực thể có thể do một số căn nguyên như: Ruột dễ co bóp bất thường trong thời kỳ trẻ chuyển từ bú sữa sang ăn dặm; do kích thước các đoạn ruột ở trẻ em quá chênh lệch nhau; do trẻ mắc những bệnh trong ruột như ung thư ruột non, u máu trong lòng ruột, hoặc các u ác tính; bệnh túi thừa Meckel hay những đợt nhiễm bệnh (nhiễm khuẩn đường hô hấp, tai mũi họng và nhiễm khuẩn đường ruột...) gây rối loạn co bóp ruột; thay đổi loại sữa trẻ đang dùng một cách đột ngột làm cho nhu động ruột bất ngờ bị biến đổi...
Chiếm khoảng 75-90% số ca lồng ruột có nguyên nhân tự phát, nghĩa là không tìm thấy nguyên nhân rõ ràng.
- Triệu chứng nào để nhận biết trẻ bị lồng ruột, thưa bác sĩ?
+ Triệu chứng lồng ruột rất dễ nhận biết. Cụ thể, ở giai đoạn đầu, khi đang sinh hoạt bình thường, trẻ thấy khó chịu do co thắt dạ dày, sau đó, đột nhiên đau bụng từng cơn. Khi bị cơn đau, trẻ khóc thét, co gối lên ngực, bỏ ăn, bỏ bú; hết cơn đau, trẻ có thể bú lại bình thường, nhưng sau đó vài phút, cơn đau tiếp tục trở lại. Trẻ nôn ói nhiều lần; lúc đầu là nôn ra dịch trắng, sau đó chuyển qua màu vàng hoặc xanh; người xanh xao, vã mồ hôi. Khoảng 5-6 giờ sau (giai đoạn ruột bị tắc nghẹt nghiêm trọng), trẻ đi tiêu phân nhầy lẫn máu; thỉnh thoảng cảm thấy một khối u nhô lên ở vùng dạ dày. Lúc này, trẻ mệt lả, tiêu chảy, sốt, mất nước. Nếu không được phát hiện, điều trị kịp thời, bệnh chuyển giai đoạn muộn, ruột bắt đầu bị hoại tử; lúc đó, trẻ nôn liên tục; chướng bụng; da lạnh, nhợt nhạt; mạch nhanh, nông; thở nhanh, nông...
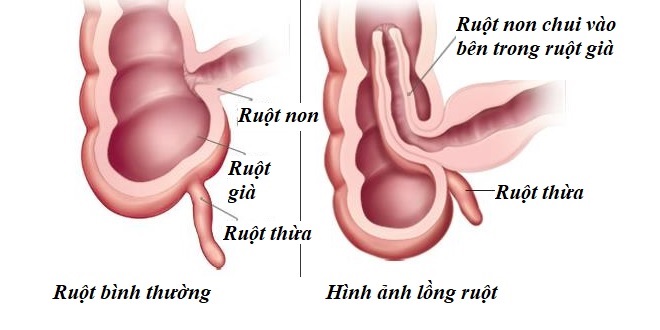 |
| Hình ảnh ruột bình thường và ruột bị lồng. (Theo: yhoccongdong.com) |
- Bệnh có tái phát không, cách phòng tái phát ra sao, thưa bác sĩ?
+ Bệnh lồng ruột ở trẻ em diễn biến rất nhanh, nếu không được điều trị kịp thời, ruột sẽ bị hoại tử dẫn đến thủng ruột, gây ra viêm phúc mạc, nhiễm trùng máu, đe dọa tính mạng. Việc điều trị lồng ruột không quá phức tạp; tuy nhiên phải đưa trẻ đến các bệnh viện kịp thời. Trường hợp bệnh nhi được đưa đến bệnh viện quá muộn, tình trạng bệnh nghiêm trọng thì phải phẫu thuật.
Sau khi điều trị khỏi, bệnh có thể tái phát lại trong vòng 24 giờ hoặc lâu hơn. Đối với trường hợp nhẹ, bệnh chỉ xảy ra tạm thời và có thể tự hết nhưng có thể tái phát. Khi trẻ lớn lên, nguy cơ tái phát bệnh sẽ giảm. Khi đã bị lồng ruột, trẻ cần được phòng ngừa bệnh diễn tiến nặng hơn hoặc tái phát bằng cách: Tái khám đúng lịch hẹn để được theo dõi diễn tiến bệnh cũng như tình trạng sức khỏe; tuân thủ điều trị của bác sĩ, không được tự ý uống thuốc khi không có chỉ định, không được tự ý bỏ thuốc đã kê toa. Khi trẻ có bất cứ biểu hiện bất thường nào như khó chịu liên tục, co chân lên bụng, nôn ói, chướng bụng… phải đưa trẻ đến bệnh viện ngay để bác sĩ kịp thời can thiệp.
Không nên cho trẻ nhún nhảy quá nhiều sau tháo lồng ruột; cho trẻ ăn ít một, uống thuốc theo đơn bác sĩ. Theo dõi thêm các dấu hiệu lồng ruột tái phát, nếu thấy trẻ bị đau bụng đột ngột, xoắn vặn, khóc thét, nôn thức ăn… cần đưa đến viện khám ngay.
Giữ ấm cơ thể cho trẻ, hạn chế bị viêm đường hô hấp vào mùa đông xuân, cho trẻ ăn uống vệ sinh...
- Xin cám ơn bác sĩ!
Thu Nguyệt (Thực hiện)
Ý kiến ()